Por Judit Vall
Los lectores que lleven más de seis años en España recordarán una sonora reforma del sistema de salud público por la que, entre otras cosas, pasábamos de un acceso de cobertura sanitaria pública universal a un acceso restringido a los “asegurados” y “beneficiarios”. En realidad, la mayoría de la población del territorio Español quedaba cubierta por el nuevo decreto excepto un colectivo importante: los immigrantes en situación irregular. En un post de 2013 José María Abellán repasaba la financiación y cobertura pública del sistema nacional de salud (aquí) y hacía esta previsión en referencia a la situación de desprotección sanitaria de los immigrantes en situación irregular; “Un efecto de la reforma que previsiblemente conllevará costes económicos y sociales en términos de agravamiento de las enfermedades de los afectados por la pérdida de continuidad asistencial, problemas de salud pública, sobrecarga de los servicios de urgencias, etc…”.
Como los lectores se pueden imaginar, estudiar los efectos de esta reforma sobre la salud de la población afectada, los immigrantes en situación irregular, no es nada fácil. Sin embargo, junto a Arnau Juanmarti y Guillem Lopez intentamos analizar si, efectivamente, las previsiones de José María Abellán así como de muchas otras personas y colectivos,resultaron ciertas (el colectivo REDER o médicos del mundo han publicado varios informes sobre este tema, aquí). En un artículo reciente, estudiamos el impacto de la reforma que restringió el acceso al sistema de salud sobre la mortalidad de los immigrantes irregulares. Con otros co-autores estamos también expandiendo el estudio a otras áreas de salud, pero esto ya os lo cuento en otra entrada.
La reforma se incluye dentro del Real Decreto-ley 16/2012, en el que se aprueban medidas urgentes para garantizar la sostenibilidad del Sistema Nacional de Salud y mejorar la calidad y seguridad de las prestaciones. El decreto-ley introduce varias medidas, como el copago farmacéutico para los pensionistas, pero en este post me voy a centrar en las restricciones en el acceso al sistema de salud delos immigrantes en situación irregular. Antes del decreto-ley, cualquier persona residente en territorio Español tenía el derecho de poseer la tarjeta sanitaria que da acceso a todos los servicios públicos de salud (así como a otros servicios públicos como la educación). Así, el único trámite que se tenía que hacer era demostrar la residencia en territorio Español mediante, por ejemplo, la inscripción en el padrón del municipio de residencia. Cualquier persona que haya cambiado de residencia dentro del territorio español sabrá que este es un trámite relativamente fácil y que sólo requiere la aportación de algún tipo de documentación que verifique el domicilio en el cual resides (contrato de alquiler, factura de gas, agua, etc…). Con el objetivo expreso de ahorrar recursos y disuadir el “turismo sanitario” (término ya de por sí un tanto abstracto), el decreto-ley restringe el acceso al sistema público de salud a las personas que no tengan un permiso de residencia, ya sea a través de un contrato de empleo o de demostrar que se dispone de suficientes recursos para vivir en el país. También se introducen tres excepciones importantes en las que el acceso a la salud contínua siendo de carácter universal: en caso de emergencia por enfermedad grave o accidente, en caso de embarazo, parto y post-parto, y en el caso de menores de 18 años.
Aunque estas excepciones son importantes, la evidencia en Estados Unidos demuestra que cuando los padres son indocumentados y, por lo tanto, no tienen acceso al sistema de salud, la probabilidad de que sus hijos vayan al médico también disminuye (aunque los hijos sí tengan acceso al sistema público) por miedo a ser denunciados y/o deportados (son los llamados “chilling effects”; ver por ejemplo este intersante artículo de Sara Watson, aquí o aquí en abierto).
En un debate en el Congreso de los Diputados, el Gobierno estimó que se habían retirado unas 873.000 tarjetas sanitarias a personas que no cumplían los requisitos establecidos en el decreto-ley. Esta cifra supone un 13.9% de la población immigrante en España en 2012, y un 1.9% de la población total en España en 2012. Por lo tanto, como la afectación es muy alta, si existen efectos sobre la salud, y en particular, sobre la mortalidad de estas personas, es razonable pensar que podremos capturar estos efectos.
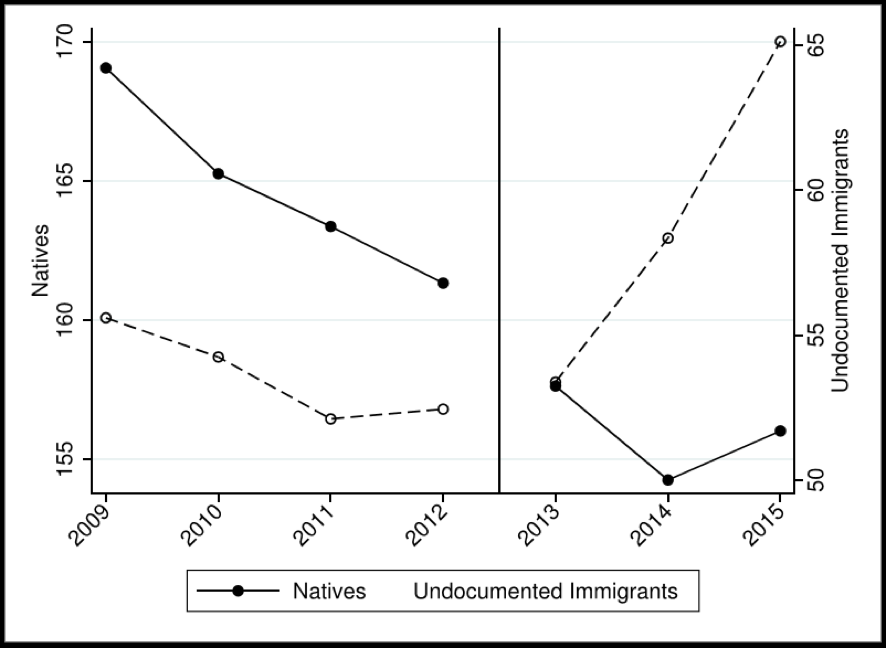
Utilizamos datos de las estadísticas de defunciones en España, que están disponibles en la página web del INE, y que registran todas las muertes que ocurren en España anualmente. Para nuestro análisis, empleamos los datos de 2009 a 2015. Como bien imagináis, estos datos no incluyen información sobre si la persona que fallece está en España de manera regular o irregular, así que seguimos la literatura americana y utilizamos la variable de nacionalidad como “proxy” para la probabilidad de ser “regular” o no (ver, por ejemplo, el paper de Amuedo-Dorantes & Lopez, AER 2015).Así, construimos una tabla del porcentaje de personas en situación iregular por nacionalidad basada en el número de personas de cada nacionalidad que están en el censo de 2011, menos el número de personas de esa nacionalidad que tienen permiso de residencia, y lo dividimos de nuevo por el número de personas en el censo. La tabla, que se puede encontrar en el artículo, nos muestra que los porcentajes más elevadosde irregulares se danpara nacionalidades del continente Africano, Asiático, y de Centro y Sur-América (no es muy sorprendente, lo sé). Así que, en una primera prueba, miramos las tasas de mortalidad (calculadas como el número de fallecidosdividido por la población, en tanto por 100.000) para la población nativa y para la población immigrante con mayor probabilidad de estar en situación iregular. Esto es lo que podemos ver en la figura 1, donde se muestra la tasa de mortalidad de los nativos en el eje derecho y la de los immigrantes potencialmente iregulares en el eje izquierdo. Como podemos comprobar, las tasas de mortalidad son decrecientes para los dos colectivos de 2009 a 2012 y continúan decreciendo para la población nativa después de esta fecha. Sin embargo, para los immigrantes potencialmente iregulares, la tasa de mortalidad cambia totalmente su tendencia y aumenta espectacularmente después del decreto-ley. Los lectores interesados en el tema pueden consultar el artículo en el que hacemos muchas más pruebas y estimaciones, llegando a la conclusión que la mortalidad del colectivo afectado aumenta en un 15% debido a la pérdida de acceso al sistema de salud público. Así, vemos como, efectivamente, el acceso a la sanidad públicapuede tener unos impactos enormes sobre la salud de un colectivo de población que es muy vulnerable y que no tiene muchas alternativas para acceder a sistemas sanitarios alternativos como el privado.
Como he explicado, estamos trabajando en la misma línea con otros co-autores para estudiar el efecto de esta reforma sobre otras medidasde salud menos extremas que la mortalidad. Espero poder contaros pronto los resultados de estos trabajos para poder tener una visión más global de todos los efectos de esta importante reforma que cambió, de manera sustancial, la naturaleza de nuestro sistema de salud público.
Figura 1. Mortalidad (número de personas que mueren dividido por población) en tanto por 100.000, para la población nativa (derecha) y la población immigrante en situación irregular (izquierda).